Partiamo dal problema centrale: troppo spesso i migliori progetti per il welfare sono costretti a chiudere. Ciò avviene per una ragione semplice: più un progetto funziona e più si diffonde, più necessita di maggiori risorse (soldi, investimenti, personale); poiché tali risorse non ci sono o scarseggiano, i progetti chiudono.
Dobbiamo quindi uscire da questo circolo vizioso. Come?
Le soluzioni per ora adottate si sono dimostrate insufficienti e inadeguate. Il continuo contenimento dei costi inevitabilmente si riflette sulla qualità dei servizi: non solo non risolve il problema, ma lo peggiora. Allo stesso tempo, se è vero che il servizio non deve gravare sull’utente, ciò non significa che non esistano costi per realizzarlo e mantenerlo.
Dobbiamo allora costruire una logica di autosostenibilità economica e sociale dei progetti di welfare. In questa direzione, c’è una soluzione immediatamente percorribile: le piattaforme informatiche “nodali” basate su “welfare-network”. Si tratta di strumenti in grado di estendere e potenziare le reti di distribuzione di servizi sociali e socio-sanitari che incorporano una quota di risorse, anche economiche, da reinvestire per il cofinanziamento dei servizi stessi. In altri termini, i nodi del “welfare-network” condividono tra di loro competenze e risorse, alimentando in modo sinergico lo sviluppo dei servizi. Ogni nodo trae quindi vantaggio dall’aumentare la qualità complessiva ed è quindi stimolato a far crescere le risorse disponibili.
Qualità e disponibilità di risorse cessano di essere in competizione, ma diventano l’una condizione dell’altra. Ciò che è nell’interesse di un nodo è infatti di interesse di tutta le rete, e viceversa.
Il circolo vizioso si trasforma nel WebWelf in un circolo virtuoso!
Con questo obiettivo, che configura un welfare moderno e autosostenibile, adattiamo i sistemi informatici distribuiti in modalità SaaS (Software as a Service) alle politiche sociali e socio-sanitarie che si pongono il comune obiettivo di fronteggiare il problema della fragilità. Lo strumento digitale diventa così un dispositivo per costruire reti cooperative capaci concretamente di creare nuovi progetti di welfare, in cui all’aumento della qualità corrisponde un aumento della sostenibilità economica e di risorse.
PREMESSE.
Nel 2011 le persone residenti in Lombardia con età superiore ai 65 anni erano 1.990.483 (circa il 20% della popolazione residente). Le persone ultra ottantenni erano invece 549.286 e rappresentavano il 5,5% della popolazione (Istat, Statistiche demografiche). Le previsioni demografiche per il futuro indicano tra il 2010 e il 2020 un incremento della popolazione ultra sessantacinquenne stimato intorno al 16% e un aumento ancor più significativo delle persone con più di 80 anni che rappresenteranno il 7,3% della popolazione e diventeranno circa 753.000 con un incremento percentuale del 39%.
(http://demo.istat.it).
In Italia si stimano circa 900.000 casi di demenza e circa 3 milioni di familiari sono coinvolti direttamente nell’assistenza ai pazienti. Nel nostro Paese ogni anno i nuovi casi sono circa 96.000. È stato stimato che le persone affette da demenza raddoppieranno entro il 2020 e quadruplicheranno entro il 2040
(L’assistenza agli anziani non autosufficienti in Italia, Rapporto 2009, a cura di NNA - Network Non Autosufficienza).
IL PROBLEMA.
La disabilità, anche quella connessa all’invecchiamento, pone le persone e le famiglie in una condizione di fragilità legata al carico di cura in sé e alla gestione di una molteplicità di esigenze, da quelle di tipo socio-assistenziali e sanitarie a quelle di tipo relazionale, che la situazione di progressiva perdita di autonomia comporta.
Per lungo tempo la famiglia come “istituzione curante” ha giocato un ruolo prioritario nella rete dei servizi ma oggi questa impostazione richiede decisi adattamenti, perché le trasformazioni culturali, socio-economiche e demografiche degli ultimi anni stanno indebolendo la capacità di cura della famiglia e aumentando le situazioni in cui il disabile o la persona anziana non ha alcun sostegno familiare. Inoltre, l’allungarsi della vita media delle persone porta spesso a una maggiore complessità assistenziale nell’ultimo periodo di vita.
Negli ultimi anni, il sistema di welfare lombardo ha cercato di garantire risposte efficaci e di qualità alle situazioni con un grado di compromissione più elevato (ci si riferisce in particolare ai Centri Diurni Integrati – CDI – e alle Residenze Sanitarie per Anziani o Disabili – RSA, RSD, ...), ma oggi cresce sempre più l’esigenza di vivere nella propria casa il più a lungo possibile e in sicurezza. Questo richiede che si realizzino percorsi di cura integrati dove diversi servizi concorrano alla necessaria assistenza e cura a domicilio.
Nella costruzione del percorso di cura le persone anziane o disabili e le loro famiglie si trovano quindi spesso a scegliere tra:
- DOMICILIARITÀ: la semplice permanenza al domicilio che, se non supportata da un’assistenza effettivamente tarata sui bisogni di cura e sorveglianza della persona, determina oneri rilevanti per le famiglie soprattutto in termini di tempo dedicato, di energie investite e di esposizione ai rischi di scelte di cura inadeguate e “improvvisate”. In questo scenario, le famiglie sono normalmente costrette a organizzarsi in autonomia, reperendo sul mercato privato di cura le necessarie risposte ai propri bisogni. La soluzione più frequente nel caso degli anziani è il ricorso alle assistenti familiari (badanti), che determina la necessità di stipulare un contratto andando a rivestire un ulteriore ruolo, quello di datore di lavoro.
- RESIDENZIALITÀ: l’inserimento in RSA, che richiede una compartecipazione economica onerosa per le famiglie e non sempre risponde alle esigenze e ai bisogni delle persone anziane che, anche se fragili e impossibilitate a rimanere presso il proprio domicilio, vorrebbero continuare a vivere in contesti ben collegati alla propria comunità di appartenenza e che mantengano alcuni dei caratteri distintivi della dimensione abitativa domestica.
In questo senso è oggi necessario sperimentare soluzioni alternative per le persone anziane e disabili con ridotta autonomia, in cui valorizzare i desideri e le potenzialità delle famiglie e delle comunità dentro percorsi di cura tutelati e protetti.
Le famiglie sono impreparate a far fronte alla complessità assistenziale connessa all’ingravescenza della patologia e della disabilità, sono impreparate a far fronte allo stato di emergenza e di squilibrio in cui un evento traumatico e improvviso può gettare la rete più prossima di sostegno all’anziano o al disabile; nella difficoltà è bombardata da sollecitazioni che arrivano da canali più o meno formali, recupera, spesso online e in solitudine, informazioni più o meno corrette, approda acriticamente presso alcun servizi più o meno in rete fra loro passando indifferentemente attraverso il consiglio del Medico di Medicina Generale, del farmacista o del vicino di casa.
In questo quadro appare evidente come informazione e orientamento non siano da considerarsi la cornice dell’offerta, ma forse addirittura la sostanza dell’impegno pubblico/privato nell’ambito della domiciliarità delle cure; informare e orientare sono compiti gravosi che riqualificano la funzione dei servizi, da prestazionale a supportiva dell’analisi del bisogno e della capitalizzazione delle risorse.
Una funzione “bussola”, si potrebbe dire, che favorisce un protagonismo consapevole e maturo del caregiver e che accompagna senza sostituirsi ma fornendo gli strumenti adeguati per affrontare percorsi di cura efficaci e soddisfacenti.
OBIETTIVI E IL PIANO DI AZIONE.
A fronte dell’invecchiamento della popolazione, dell’impoverimento dei sistemi familiari di cura, dell’accentuarsi della complessità assistenziale e della riduzione delle risorse pubbliche destinate al welfare è necessario pensare a delle nuove strategie efficaci, efficienti e sostenibili.
Innanzitutto è necessario cambiare punto di vista e vestire i panni del caregiver, ruolo tanto cruciale, quanto ancora oggi privo di una reale identità e di un reale riconoscimento. Il caregiver svolge una “professione” che necessita di conoscenze e di competenze, che non può essere improvvisata. Se siamo disponibili a guardare alla famiglia fragile come a una potenziale fonte di risorse e al caregiver non solo come a un soggetto portatore di bisogni e richieste, allora la presa in carico assumerà un valore del tutto nuovo.
Innanzitutto il caregiver necessita di orientamento e di informazioni univoche e corrette, necessita di acquisire un bagaglio “formativo” che gli permetta di comprendere il presente e immaginare/“prevedere” il futuro per non trovarsi impreparato di fronte a nuove esigenze assistenziali e al declino della persona fragile.
Allora la presa in carico non sarà più finalizzata all’erogazione di una prestazione ma all’accompagnamento e al monitoraggio, all’addestramento e formazione del caregiver, alla valorizzazione delle risorse dell’anziano e della famiglia.
Se sarà questo il nuovo modello di servizio e se sarà questa la svolta a cui sta andando incontro il welfare, è indispensabile provocare ora un cambio di passo “culturale” che investa gli operatori dei servizi e la cittadinanza attraverso politiche a sostegno del protagonismo del caregiver e del consolidamento di un’offerta pubblico/privata integrata.
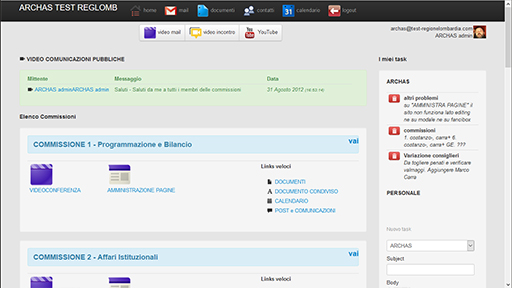
Dentro questa logica nascono gli strumenti ARCHAS-WebWelf che intendono essere di supporto alla ricomposizione delle risorse del contesto di cura, e della comunità, dell’offerta pubblica e di quella privata, al superamento della frammentazione delle risposte, degli accessi impropri, e delle estenuanti peregrinazioni dei caregiver tra i servizi, strumenti che vogliono dare valore alle reti di qualità e concorrere a realizzare un sostenibile modello di welfare.
Gli strumenti ARCHAS-WebWelf AB&C2.0 si propongono di sostenere iniziative che siano in grado di:
- 1) arricchire le risposte socio-assistenziali per le persone anziane e i disabili, sostenendo la sperimentazione di innovative risposte di cura domiciliari e promuovendo la continuità assistenziale.
- 2) promuovere a livello territoriale la riorganizzazione dei servizi di sostegno alla domiciliarità mettendo in connessione e integrando le singole iniziative esistenti con l’obiettivo di ridurre la frammentarietà e di migliorare l’appropriatezza dell’accesso ai servizi.
- 3) supportare le famiglie nell’individuazione e nella gestione delle soluzioni private di cura (assistenti familiari), riducendo la complessità organizzativa in carico alla famiglia e migliorando la qualità del servizio offerto.
- 4) supportare le famiglie fragili nell’accesso alle informazioni, anche attraverso strumenti multimediali e video, migliorando la consapevolezza del ruolo dei caregiver in un’ottica di protagonismo dei singoli nella definizione del proprio percorso di cura.