PROGETTO AB&C 2.0 + AB&PAI + RegistroComunale.it.
Assistenza Integrata Individuale. L'anziano e i Piani Assistenziali Individualizzati (PAI).
Premessa. dott. Mirco Marchetti.
Nel nostro lavorare per servizi risiede un'ipotesi di fondo e sintetizzabile nei termini di risposta ai bisogni degli anziani erogando una serie definita di prestazioni, determinate in maniera a-prioristica, la cui validità è stabilita a monte da ordini professionali, dalla tradizione operativa, dai mansionari.
Secondo questa logica, che si esprime nella determinazione di un continuum con l'esperienza passata, assistenziale e di beneficenza, la qualità di vita dell'anziano dovrebbe essere garantita dalla somma di attività standardizzate, ritenute corrette sulla base di assunti teorici, normativi, stabiliti una volta per tutte. L'agire, in base a questa logica che comunque caratterizza molte strutture, è giusto in quanto tale e non perché legato agli effetti che determina. Si controllano le procedure e l'esecuzione delle prestazioni, dal controllo delle procedure dipende essenzialmente la qualità e l'efficacia del servizio.
L'utente, come si può intuire, è estromesso in quanto persona ma è oggetto di dinamiche volte al bacino d'utenza in un offerta che gioca in un tutto indistinto.
LAVORARE PER PROGETTI. dott. Mirco Marchetti.
Quando si lavora per progetti, nel caso specifico si cerca di considerare i bisogni degli anziani, le loro modificazioni nel tempo che divengono determinanti per decidere le azioni concrete da sviluppare.
Il giudizio di queste azioni sarà strettamente legato agli effetti che sortiscono e non giudicate aprioristicamente valide.
La loro correttezza sarà consequenziale e strettamente legata al sistema di rilevazione del bisogno che permette di leggerli ed interpretarli nel tempo per verificare se, e in quale misura, gli interventi e le prestazioni svolte hanno permesso di raggiungere gli obiettivi che avevano ispirato tali azioni.
Si può quindi notare come, il lavoro per progetti, destituisca il potere burocratico e degli ordini, per ridonarlo all'azione contingente che ha come obiettivo la promozione del benessere dell'individuo utente.
Quando si parla di anziani istituzionalizzati e del lavoro che si compie su di essi, occorre parlare di rafforzamento o al limite mantenimento delle capacità residue. Se parliamo di anziani in termini di malattia, la visione pessimistica che sottende quest'ottica ci spingerebbe verso l'abbandono e la spersonalizzazione dell'anziano stesso.
Oggi, con la crisi del Welfare, lo Stato è costretto a riadattare gli interventi ponendo all'attenzione l'obiettivo della cultura della qualità.
L'impegno dunque deve dirigersi verso progetti che, proponendosi il raggiungimento di certi obiettivi abbiano in animo le verifiche procedurali e dei risultati raggiunti.
E quando, se non in un momento di crisi, possiamo augurarci un cambiamento che non sia solo annunciato o al massimo evocato?
Per fare questo occorre che le strutture siano elastiche, pronte a rimettersi in discussione svincolandosi dalle gabbie concettuali e procedurali in cui sono, a tutt'oggi, ingessate, per far spazio alla sperimentazione che assuma l'utente/cliente portatore unico di bisogni e che ridoni quindi alla persona il ruolo di protagonista verso cui indirizzare, con movimenti sinergici, interni ed esterni alla struttura, le nostre strategie di intervento.
Una buona progettazione deve proporsi di:
-pianificare il futuro cercando di prevedere gli effetti e le eventuali difficoltà da superare;
-cercare di contestualizzare le azioni e gli obiettivi;
-cercare di destinare le risorse disponibili, non a prestazioni, ma a risultati riscontrabili e misurabili;
-verificare l'azione di ciascun operatore.
PIANO DI ASSISTENZA INDIVIDUALIZZATO (PAI). dott. Mirco Marchetti.
Il Piano di Assistenza Individuale (P.A.I) nella sua accezione progettuale si propone l'obiettivo di evitare di dare a tutti una risposta uguale, generalizzata, per poter invece porre l'accento sulla personalizzazione dell'intervento.
Va oltremodo evitato l'approccio all'anziano nei soli termini di salute/malattia che sono estremamente riduttivi se non fuorvianti, occorre invece avere una visione multi dimensionale dell'anziano stesso e dirigere gli interventi verso il mantenimento o il recupero delle potenzialità residue ancora ravvedibili.
Con i P.A.I si passa da un'organizzazione lavorativa che affida agli operatori la semplice esecuzione delle mansioni ad una in cui tutti coloro che operano all'interno dell'organizzazione vengono responsabilizzati in vista di determinati obiettivi.
Il PAI dunque è uno strumento che ci consente la focalizzazione dell'attenzione sull'ospite il quale, sentendosi maggiormente considerato può incrementare quell'autostima che spesso viene invece a perdere nel momento in cui entra in una struttura che lo considera un non individuo, uno tra gli altri.
L'attenzione quindi verso problemi emergenti, individuali, attuando strategie non standardizzate ma contingenti e con-divise, restituisce dignità all'anziano ma conferisce pure maggiore dignità e senso all'operare del personale che, a diverso titolo, presta la sua professionalità all'interno della struttura. Tutti quindi, responsabilmente, sono chiamati a dare il personale contributo per il raggiungimento degli obiettivi che, all'interno del PAI, ci si è prefissati di ottenere.
LA PERSONA. dott. Mirco Marchetti.
Come già abbondantemente sottolineato, la Persona singola nel PAI viene ad assumere un posto centrale verso cui dirigere gli interventi del nostro lavorare per progetti.
La persona viene posta all'attenzione di una équipe che lavora per conoscere i suoi bisogni, la sua storia, le sue potenzialità e le sue aspettative ed in base a queste analisi predispone interventi affinché i bisogni vengano soddisfatti e le potenzialità residue incoraggiate e rafforzate.
Occorre dunque muoversi verso una conoscenza approfondita della persona.
Porre al centro la persona significa conoscere le sue abitudini, i suoi usi e costumi, il suo passato, i suoi ricordi, la sua storia clinica, i suoi problemi familiari, le sue abilità passate o ricercate pure in forma residua affinché ci si ponga l'obiettivo di farle riemergere.
Ogni intervento sarà comunque unico, cosi come unica sarà la persona verso cui il “piano” indirizza gli interventi. Ognuno ha una sua propria personalità, un suo carattere ben definito, una sua storia personale, cosi che persone apparentemente simili sotto diversi aspetti, abbisognano di strategie differenti di intervento perché interventi, valutati buoni per alcuni, possono invece risultare inefficaci se non addirittura controproducenti per altri.
In questo modo riusciremmo a dare senso e dignità alla persona, conferendogli l'opportunità di decidere Lei stessa in primis a quali interventi, se la mente è ancora lucida, sottoporsi e a quali no. Cercare di ridonare il senso del vivere all'anziano significa cercare di farlo partecipe di un progetto che ponga obiettivi seppur minimi in un ottica che è in divenire.
INTEGRAZIONE DELL'OSPITE. dott. Mirco Marchetti.
Sarebbe auspicabile che, sin dall'inizio, anzi da prima che l'ospite entri in struttura, avvenisse tra l'ospite e la struttura stessa una conoscenza reciproca.
Ad esempio dovrebbero essere incoraggiate visite a casa del futuro ospite, in modo da poter predisporre azioni che partano da un continuum con l'ambiente famigliare, raccogliendo informazioni sul suo modo di vivere, informazioni sul suo modo di stare a tavola, osservazioni su come e dove l'anziano in casa passa il suo tempo, informazioni di carattere sanitario, osservazioni sulla sua rete familiare, abitudini di vita, etc.
Di converso, sarebbe auspicabile che l'anziano possa essere condotto alcune volte (2-3 volte) per un paio di ore, nella struttura che lo ospiterà.
Questo dovrebbe consentire di rendere meno traumatico il distacco dell'anziano dalla propria abitazione e facilitare il suo ingresso in struttura. L'anziano infatti al suo ingresso non si troverà di fronte volti sconosciuti e la paura e l'inquietudine dovute al distacco saranno maggiormente sedate da un ingresso progressivo.
IL TUTOR. dott. Mirco Marchetti.
Il ruolo del “Tutor” è fondamentale nel tipo di lavoro che ci si è riproposti di portare avanti.
Il Tutor infatti viene ad essere una figura di riferimento per l'anziano.
Questa figura, assunta da un AdB, instaura il primo contatto con l'ospite ad iniziare dal pre-ingresso, accompagna l'ospite in vista di una migliore integrazione nella struttura, si occuperà di quell'ospite in maniera particolare e diverrà il Suo principale punto di riferimento.
Il tutor deve essere presente il giorno di ingresso dell'anziano nella struttura e dovrà occuparsi di alcune attività di “fiducia”, quali il riordino del guardaroba o l'accompagnamento a visite mediche. Tutte le osservazioni periodiche, giornaliere, settimanali o mensili, dovranno essere riportate dal tutor in apposite schede (Schede di osservazione) o cartelle al fine di averle costantemente aggiornate e registrare eventuali note aggiuntive.
Ogni tutor si occuperà in maniera particolare di 3-4 ospiti, senza ovviamente trascurare gli altri. Le schede che il tutor tiene costantemente aggiornate saranno fonte di informazione, nel tempo, che contribuiranno in maniera fondamentale alla stesura del PAI. Il successo dipende quindi anche dal farsi carico delle responsabilità di ciascun tutor.
Estremamente importanti risultano essere le osservazioni che si possono compiere in relazione alle reazioni dell'anziano nei primi giorni di ingresso in struttura. L'addetto all'assistenza di base (tutor) dovrebbe avere uno schedario che riporti domanda quali:
-Si alimenta?
-Dorme?
-Comunica?
-E' orientato?
Importante è rilevare lo stato d'animo all'ingresso nella struttura cosi come è importante sapere se è consapevole del luogo in cui si trova.
LA VALUTAZIONE MULTIDIMENSIONALE (V.M.D). dott. Mirco Marchetti.
Come ho avuto modo di rimarcare, il PAI è uno strumento che consente, da una parte di delineare delle linee guida che si indirizzano verso un'assistenza individualizzata e ben organizzata, mentre dall'altra si presenta come un ottimo strumento di comunicazione organizzativa tra tutti coloro che, a vario titolo, si occupano dell'anziano “fragile”.
E' opportuno, proprio per la peculiarità del PAI di prescindere dall'osservazione, far passare una ventina di giorni dall'ingresso dell'ospite in istituto. Questo per dar modo e tempo al Tutor di compilare in maniera attendibile le schede con indice Barthel.
Trascorso tale periodo è opportuno fissare l'incontro per redigere il PAI.
A questo punto è opportuno introdurre il VMD strumento che consente la valutazione dell'anziano ospite da un punto di globale.
Il disegno portato avanti in sede parlamentare nel gennaio del 1992 dal POSA (Progetto Obiettivo Salute dell'Anziano) e divenuto parte integrante del Piano Sanitario Nazionale, determinava le linee guida ministeriali miranti ad uniformare le direttive regionali in modo da arrivare gradualmente a livello nazionale ad adottare un unico strumento di VMD.
In linea generale, la VMD si inquadra perfettamente nella direzione individuata dal legislatore anche nella L.328/2000 che si augura una integrazione tra l'istanza sociale e quella sanitaria. Da parte sua, il Piano Sanitario Nazionale 1998 – 2000, (L. 229/99) indicava tra le priorità per il cambiamento, una profonda revisione organizzativa dei servizi sanitari e sociali, in modo da realizzare un'effettiva integrazione a tre livelli: istituzionale, gestionale e professionale. Ne è emerso che, uno dei campi in cui è maggiormente sentita la necessità di questa integrazione è proprio quello riguardante l'assistenza continuativa all'anziano “fragile”.
La metodologia in questione, recepita come detto dal POSA, è stata introdotta nel nostro paese dalla Società Italiana di Gerontologia e Geriatria (SIGG) e richiede un approccio più complesso che per il passato, in cui si deve tener conto non solo delle malattie, in essere o pregresse, ma anche del contesto socio – ambientale e delle peculiarità psichiche e funzionali del paziente anziano. Questo modo di accostarsi al problema sotto differenti punti di vista, viene definito: Valutazione Multidimensionale.
Tutto questo presuppone un approccio multidisciplinare o multiprofessionale che potrà dare un quadro preciso della condizione dell'anziano nella sua globalità.
Quindi, come detto, all'interno dei Piani di Assistenza Individualizzati (PAI) si inserisce a tutto diritto la VMD, metodologia nella quale vengono identificati, descritti e spiegati i molteplici problemi che investono l'individuo anziano.
Vengono definite le sue capacità funzionali (potenziale residuo); viene stabilita la necessità di servizi assistenziali; viene sviluppato un piano di trattamento e di cure, nel quale i differenti interventi siano commisurati ai suoi specifici bisogni ed ai suoi problemi.
Il SIGG pone all'evidenza che le cure dell'anziano istituzionalizzato risultano più efficaci quando si affrontano e si tengono in considerazione i principali elementi che promuovono la sua fragilità in età avanzata e che sono identificabili mediante VMD esplorando le seguenti aree:
1) salute fisica.
2) stato cognitivo.
3) stato psico-emozionale.
4) stato funzionale.
5) ncondizione socioeconomica.
6) ambiente di vita.
Abbiamo dunque nella VMD uno strumento utile che ha come obiettivo quello di definire in modo complessivo lo stato di salute di una persona anziana.
Con il termine “valutazione” si intende porre l'accento su un'analisi accurata della capacità funzionali e dei bisogni che la persona anziana presenta a vari livelli, livelli che possiamo riassumere:
- Livello biologico e clinico (stato di salute, segni e sintomi di malattia, livelli di autonomia, etc).
- Livello psicologico (tono dell'umore, capacità mentali superiori, etc).
- Livello sociale (condizioni relazionali, di convivenza, situazione abitativa, economica, etc).
- Livello funzionale (disabilità, ovvero capacità a compiere uno o più atti quotidiani come lavarsi, vestirsi, salire le scale, etc).
Per la realizzazione della VMD è intuitivamente indispensabile il coinvolgimento di una équipe multiprofessionale che riesca a dar risposta a tutte le domande espresse nei Livelli sopra menzionati e che individui e con-divida gli obiettivi che l'équipe stessa andrà a verificare, predisponendone tempi e modalità di verifica.
FORMAZIONE PERMANENTE. dott. Mirco Marchetti.
L'équipe di cui ho parlato, lavorerà in situazione gruppale, seguendo il metodo del “gruppo autocentrato sul compito”.
All'interno del gruppo deve essere inserito un “conduttore” o trainer facilitatore o animatore, che avrà il ruolo di centrare il gruppo verso il compito per cui il gruppo operativo è stato costituito.
Il trainer, predisporrà i tempi di operatività che devono, proprio perché il gruppo possiede un setting minimo costitutivo, essere definiti a priori. In genere, per una buona definizione multidimensionale, possiamo parlare di incontri della durata media di un ora e mezza, anche se va detto che, nei primi incontri potrebbero occorrere tempi più lunghi, anche perché ciò che caratterizza un gruppo all'inizio del suo nascere è la diffidenza reciproca, ponendo i membri costituenti il gruppo in una situazione in cui i ruoli sono congelati e per questo piuttosto statici.
Comunque, anche per questioni organizzative o/e di risorse, ogni contesto adatterà i tempi al fatto contingente.
Diciamo che, un gruppo autocentrato sul compito, si muoverà verso tre direttrici dinamiche:
- Il SENTIRE, che caratterizza una fase di PRECOMPITO.
- Il PENSARE, che conduce al COMPITO vero e proprio.
- L'AGIRE, che caratterizza la fase PROGETTUALE.
Senza dettagliare in maniera specifica le dinamiche che ho elencato, anche perché, seppur a mio parere la fase gruppale assume l'aspetto di fulcro essenziale ed operativo vero e proprio, l'esplicitazione delle dinamiche gruppali abbisognerebbero di altra sede per essere approfondite. Va comunque sottolineato che, nella fase del COMPITO ogni soggetto si fa penetrabile e gli stereotipi si sgretolano. Questo aspetto sottolinea il fatto che, nel momento in cui si avvia un gruppo di lavoro, i membri partecipanti, seppur abbiano un compito concreto da risolvere, non possono non trovarsi di fronte a quello che potrebbe essere chiamato sottocompito, e che è proteso a dar risoluzione a tutte le problematiche che coinvolgono il NOI, QUI ed ORA. In pratica vi sarà un primo momento in cui il Gruppo si dedica a sé stesso, quindi il gruppo diverrà, nella sua accezione problematica, compito del gruppo.
Il Tempo viene prestabilito, come detto, ed entra nel setting, ed il perché risulta abbastanza intuibile. Occorre dare un “tempo possibile”, nella risoluzione di un problema, anche perché un compito potrebbe durare tutta la vita, avere nuove informazioni e rischieremmo di lavorarci all'infinito. Occorre dunque realisticamente pensare che potrebbe esserci una parte del compito che, al momento, non viene vista.
Parti costitutive del gruppo sono, il gruppo, il trainer o facilitatore, ed il tempo.
Questa strategia operativa, offre momenti che possiamo definire di “Formazione permanente”. Il lavoro di gruppo è infatti diretto al “problem – solving”, infatti, ciò che pensa e comunica un membro del gruppo, stimola negli altri idee nuove e nuove forme di pensiero creativo (brain – storming). Questo processo, magari lento nella fase di avvio del gruppo, dopo un po' di tempo, porta più velocemente ad avere soluzioni adeguate al fatto contingente. Quindi migliori soluzioni rispetto ai bisogni che via via vengono manifestati.
Si ringrazia l'autore: dott. Mirco Marchetti
link di riferimento: http://www.mircomarchetti.it/lanziano-ed-piani-assistenziali-individualizzati-p/
LE SCHEDE AD INDICI BARTHEL. dott. Mirco Marchetti.
Le schede con indici di Barthel, sono schede validate scientificamente. Hanno il compito di rendere immediata la comunicazione sullo stato dell'ospite/assistito osservato da differenti punti di vista.
Ogni assistente di base, o OTA o OSA o OSS, a seconda dei contesti, dovrà possedere adeguata formazione, sia per ciò che concerne le tecniche di osservazione, sia per quel che riguarda la compilazione di queste Schede di primo livello.
Per ciò che concerne i Piani di Assistenza Individualizzati (PAI) le AdB dovranno avere in osservazione particolare uno o più pazienti (questo ovviamente dipende dalla struttura cui il progetto si rivolge e quindi dal numero del personale rispetto al numero dei pazienti), ed annotare il tutto nelle schede menzionate che riferiranno lo stato dell'ospite in termini di indici numerici. Le AdB avranno quindi a disposizione uno schedario che descrive attraverso gli indici, lo stato funzionale del paziente (autonomo – dipendente – totalmente indipendente), ed altre schede che faranno riferimento alla valutazione della mobilità.
La somministrazione del Mini Mental State, può essere effettuata sempre dalle AdB, purché vengano preventivamente formate ad una adeguata prassi somministrativa e, quindi, alla compilazione di queste schede di primo livello.
A sua volta, pure il medico dovrà lavorare su schede ad indici Barthel, proprio per una necessità di comunicazione e per un certo rigore scentifico cui non è possibile sottrarsi. Il medico dunque, (medico di famiglia, o medico di medicina generale, a seconda dei contesti) dopo aver dato conto dei dati generali riguardante l'ospite, opererà una valutazione sul paziente per una anamnesi clinico-farmacologica registrando le condizioni specifiche che richiedono assistenza infermieristica. Nello specifico le schede faranno riferimento a valutazioni sensorie e comunicative.
Infine la valutazione sociale che, sempre attraverso uno schedario compatibile, andrà a rilevare Dati generali e domanda di intervento, l'assistenza e gli alimenti, l'abitazione ed il reddito.
Queste figure saranno quindi chiamate, dopo aver compiuto una esaustiva osservazione, a lavorare in équipe ed ogni membro sarà chiamato a descrivere il paziente sotto il proprio punto di vista. Per far questo occorre fissare il primo incontro di équipe a non prima di 20 giorni dall'ingresso in istituto del paziente, tempo ritenuto in linea generale sufficiente affinché l'AdB, che quindi rivestirà il ruolo di “Tutor” dell'ospite, compia una sufficiente ed esauriente osservazione dello stesso.
L'équipe, in cui dovrebbe essere inserito pure un famigliare dell'ospite, avrà una conoscenza pluridimensionale della persona.
Quindi, con la tecnica centrata sul compito, ed attraverso quindi un trainer, tenterà nella fase successiva alla descrizione dell'ospite, e dopo aver individuato il potenziale residuo, di condividere uno o più obiettivi per cui l'équipe stessa andrà a predisporre i tempi di verifica. Il gruppo potrebbe ritenere di servirsi di professionisti esterni, quindi deve essere circolare e aperto.
Puntando, tra gli obiettivi primari, al mantenimento dell'autonomia, mi pare ovvio rimarcare che non secondariamente emerge l'abbattimento dei costi. Questo sia perché, le energie vengono mirate e concentrate su un obiettivo condiviso, sia perché i costi aumentano con l'aggravarsi della perdita di autonomia.
Posso fare un esempio pratico:
supponiamo che in un'équipe qualcuno faccia notare che il paziente sta perdendo la funzionalità di un arto per cui fa sempre più fatica a nutrirsi da solo, l'équipe a questo punto potrebbe ritenere utile consultare un fisiatra.
Il fisiatra, inserito momentaneamente nell'équipe, potrebbe ritenere che con un minimo di esercizio quotidiano il paziente potrebbe riacquistare o comunque non perdere l'autonomia. L'équipe a sua volta, condividendo l'obiettivo, predisporrà con il fisiatra un tempo ed un metodo di lavoro e quindi un tempo di verifica. Il paziente, se l'obiettivo sarà centrato, non avrà bisogno di qualcuno che lo aiuti a nutrirsi.
Si ringrazia l'autore: dott. Mirco Marchetti
link di riferimento: http://www.mircomarchetti.it/lanziano-ed-piani-assistenziali-individualizzati-p/
FIGURE PROFESSIONALI e STRUTTURE.
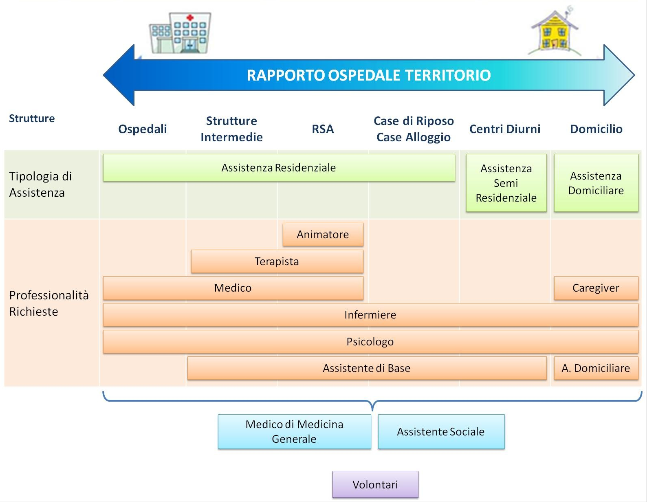
Strumenti per la valutazione multidimensionale del bisogno definiti da Regione Lombardia.
Premessa.
Il presente allegato intende descrivere gli strumenti definiti da Regione Lombardia per la valutazione del bisogno.
Quanto di seguito definito in merito al modello di valutazione del bisogno è il risultato di un percorso sperimentale che ha visto coinvolte 6 ASL lombarde (Brescia, Lodi, Milano, Milano 1, Monza Brianza, Varese) nel corso del 2011.
1. Il processo di valutazione del bisogno.
La riforma prevede di introdurre strumenti di valutazione del bisogno che consentano di definire: il livello di dipendenza (non autosufficienza), mediante una valutazione multidimensionale (bisogno sociosanitario, funzionale e sociale), il livello di integrazione e di pianificazione degli interventi, finalizzati entrambi alla scelta del percorso assistenziale più appropriato, all'assorbimento di risorse coerente con i bisogni rilevati, alla individuazione di obiettivi di assistenza nonché di indicatori di esito.
Il processo di valutazione multidimensionale del bisogno si inserisce in un più complesso processo che ha come obiettivo prioritario quello di facilitare l'accesso del cittadino e della sua famiglia alle diverse unità d'offerta sociali e/o sociosanitarie, anche attraverso l'informazione, l'orientamento e l'accompagnamento della persona in condizioni di fragilità, garantendo risposte appropriate ai bisogni rilevati.
Lo sviluppo del processo di presa in carico ed erogazione delle prestazioni è visualizzato nel seguente diagramma di flusso:
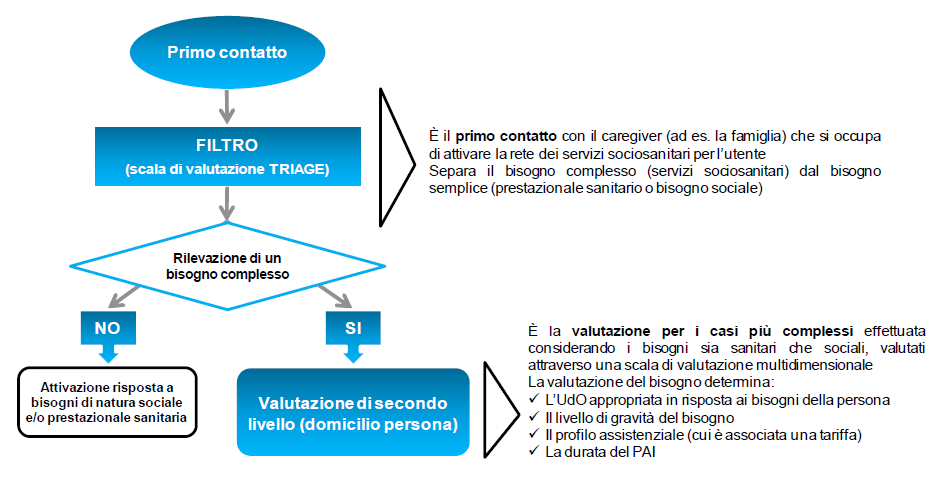
2. Il triage
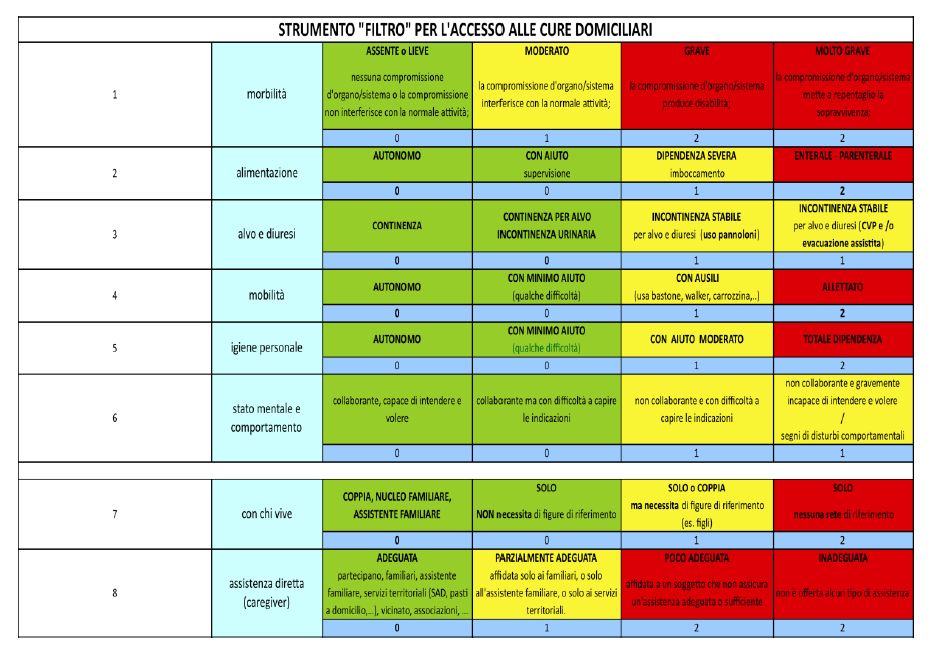
Triage - definizione:
Il termine Triage deriva dal verbo francese “trier” e significa scegliere, classificare e indica quindi il metodo di “classificare” i pazienti/assistiti a seconda della criticità/gravità del loro stato di salute.
La scheda di triage si articola in 8 domande, che presuppongono una risposta su 4 livelli di gravità: assente o lieve, moderato, grave, molto grave.
Ad ogni livello di gravità, in relazione alla specifica domanda, è associato un punteggio.
Se il punteggio è uguale o superiore a 2, è necessaria la valutazione di secondo livello (socio-sanitario).
Nel caso in cui il punteggio sia inferiore a 2, la persona va indirizzata verso altra forma di servizi (socio-assistenziali/Servizio Sociale Comunale).
3. La valutazione di secondo livello
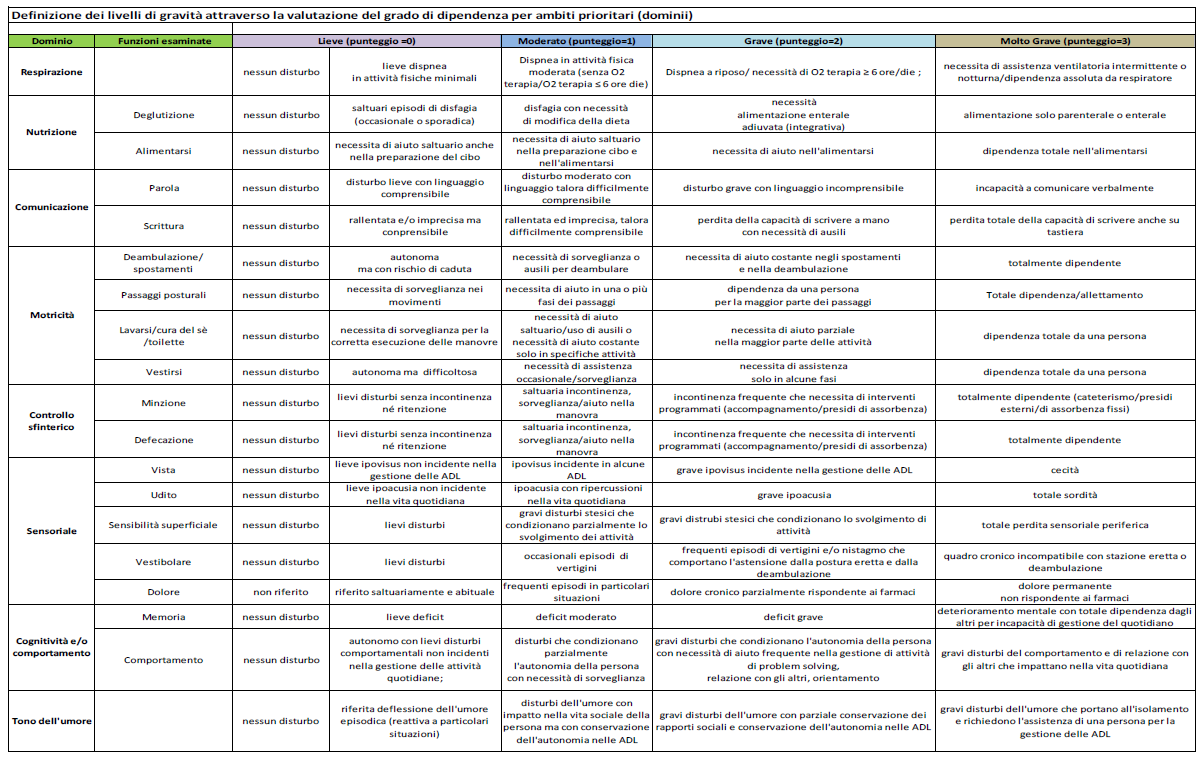
Il modello proposto individua otto domini di valutazione rispetto ai quali si definiscono, mediante l'applicazione di scale validate e appropriate per gli ambiti da valutare, alcuni parametri standard di compromissione funzionale suddivisi per livelli di gravita. Tutto questo richiede necessariamente che venga adottata come prassi abituale la multidimensionalita della valutazione dei bisogni e l'impostazione multiprofessionale dei processi oltre alla coerenza e continuita del percorso di cura e di assistenza al fine di sostenere la persona e la sua famiglia nel passaggio fra le diverse modalita di cura e di assistenza. In questa prospettiva risulta fortemente limitante graduare l'impatto della malattia sulla sola perdita funzionale, anche ai fini di una corretta 'pesatura delle risorse' sia professionali che economiche: non sono, infatti, da trascurare le implicanze psicologiche e le influenze socio-ambientali che tali condizioni patologiche comportano sia per la persona che per la sua famiglia. Vengono pertanto introdotte anche scale di valutazione in grado di rilevare queste componenti ad integrazione di quelle abitualmente utilizzate in campo medico al fine di attuare una sempre piu reale personalizzazione delle cure e dei piani di assistenza.
Pertanto, la valutazione dei bisogni qui proposta viene applicata a otto domini riconosciuti come essenziali per impatto e trasversalita, svincolati quindi dalla patologia causante e dall'eta della persona valutata.
I domini individuati sono:
- la respirazione
- la nutrizione (deglutizione e capacita ad alimentarsi)
- la comunicazione (parola, scrittura)
- la motricita (deambulazione/spostamenti, passaggi posturali, cura del se, vestirsi)
- il controllo sfinterico (minzione, defecazione)
- la sfera sensoriale (vista, udito, sensibilita superficiale, vestibolare, dolore)
- la cognitivita e/o comportamento
- il tono dell'umore
Nella prospettiva sopra citata della impostazione multiprofessionale, il modello di valutazione di secondo livello deve essere gestito da una equipe composta dai seguenti profili professionali: medico, infermiere ed assistente sociale.
4. La valutazione sociale
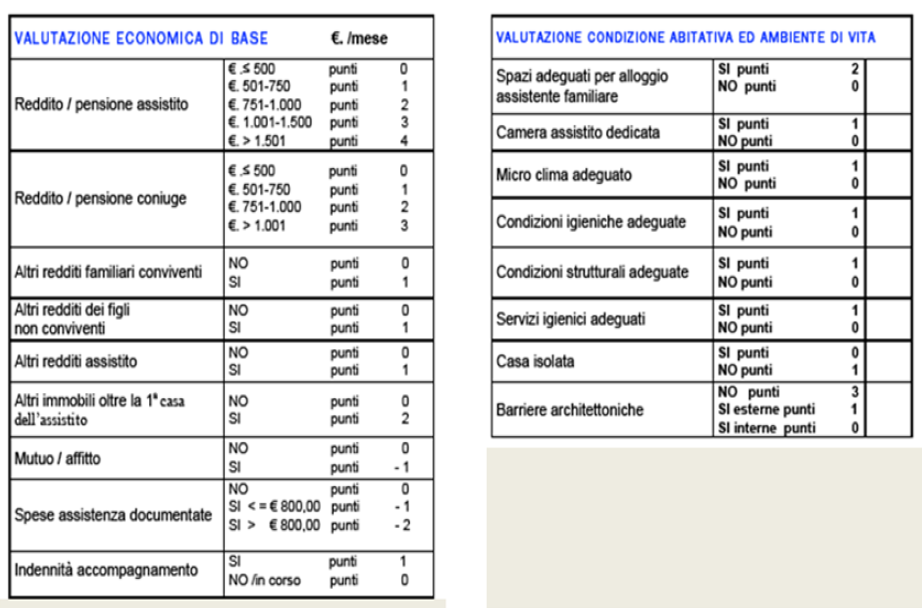
A questo proposito si ritengono utili gli strumenti individuati dalla Società della Salute di Firenze che individuano uno strumento di valutazione della rete assistenziale, della condizione abitativa e dell'ambiente e della capacità economica.
La valutazione sociale comprende la valutazione della rete assistenziale, misurando l'organizzazione degli interventi da parte della rete assistenziale, sia familiare che non familiare.
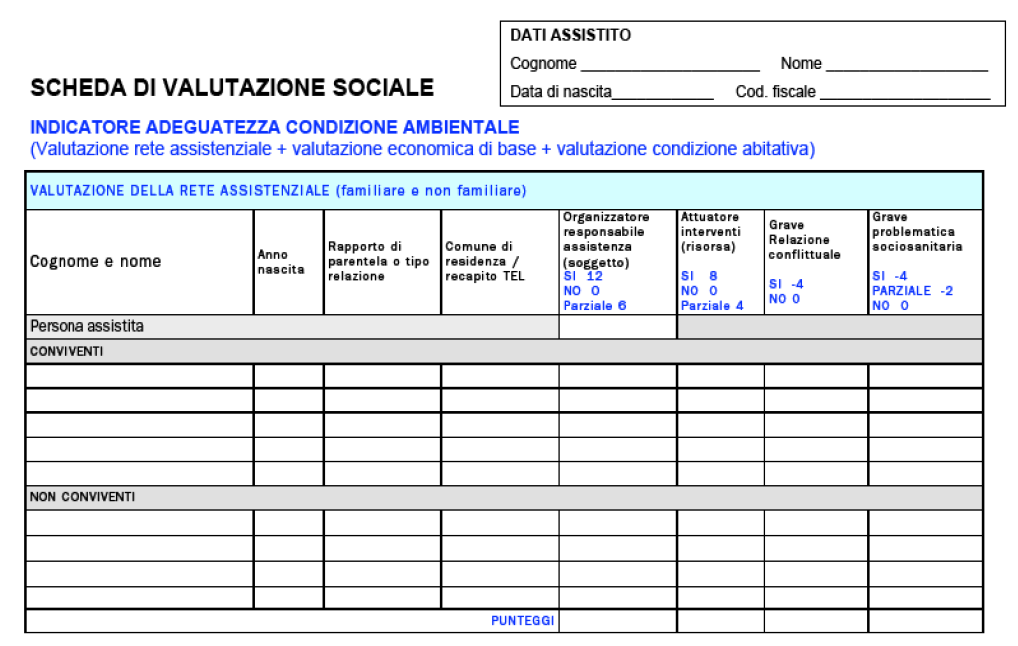
Oltre alla valutazione della rete assistenziale vengono rilevati i bisogni sociali derivanti dalla valutazione economica di base e dall'adeguatezza delle condizioni abitativa e di ambiente di vita.
5. Gli strumenti diagnostici
Rispetto ai domini funzionali previsti nel modello regionale di valutazione del bisogno, al fine di rendere oggettiva la valutazione degli operatori della Regione Lombardia, viene adottato un unico strumento diagnostico.
La scelta e ricaduta sulla scala FIM in quanto:
- rispetto ai domini funzionali identificati nel modello regionale di valutazione, la FIM e lo strumento diagnostico che ne include il maggior numero, limitando la necessita di ricorrere ad altre scale o di avere domini solo osservazionali
- la FIM diventa in questo modo lo strumento diagnostico utilizzato a livello regionale, che consente di avere una valutazione omogenea del bisogno.
La valutazione di secondo livello viene svolta utilizzando una scala univoca a livello regionale: la scala FIM (Functional Independence Measure).
Il Sistema Fim è uno standard internazionale di misura della disabilita. Sebbene utilizzato prevalentemente in ambito riabilitativo censisce 1'attivita della vita quotidiana: cura della persona, locomozione, comunicazione, etc.
Il suo elemento principale e la Scala FIM. Esso si presenta come un questionario con un punteggio che per ciascuna voce varia da 1 (dipendenza completa) a 7 (autosufficienza completa).
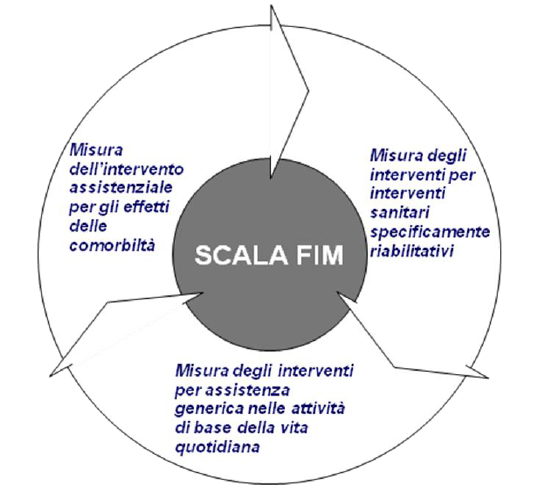
Il punteggio FIM è si è dimostrato riproducibile ed è ben correlato ai vari aspetti del carico assistenziale.
Va infine ricordato che la scala FIM è già stata utilizzata in Regione Lombardia, nel corso dell'esperienza del progetto pilota per il buono sociosanitario del 2003 (descritta nel libro “Il buono sociosanitario”, a cura di Luigi Tesio, pubblicato da Guerini e Associati). Nel corso di questa esperienza furono valutate con la scala FIM circa 1.000 persone ospiti di RSA.
6. I livelli di gravità
Attraverso l'uso degli strumenti proposti, applicati agli otto domini, è possibile ipotizzare quattro diversi livelli crescenti di gravità, basati sulla rilevazione del grado di compromissione funzionale/socio-ambientale.
La suddivisione in livelli di gravità presuppone la rilevazione della condizione di bisogno prevalente così da orientare la definizione degli obiettivi di cura e di assistenza e le risorse da mettere in campo in base alla componente sanitaria/sociosanitaria/sociale prevalente.
La definizione degli obiettivi di cura e di assistenza e le risorse da mettere in campo in base alla componente sanitaria/sociosanitaria/sociale prevalente non può basarsi sulla sola rilevazione del livello di gravità, ma deve essere fatta anche tenendo conto della rilevazione della condizione di bisogno prevalente.
Facendo riferimento al modello di valutazione proposto, è ipotizzabile l'identificazione di 4 livelli di gravità del bisogno:
-Livello 1 - Il primo livello di bisogno prevede una compromissione funzionale lieve, con un sufficiente livello di autonomia nelle ADL. La persona non presenta significative riduzioni della capacità funzionale complessiva, è in grado mediamente di svolgere la propria attività quotidiana/lavorativa anche con l'aiuto di ausili. La complessità assistenziale è bassa, gli interventi richiesti spesso sono mono/biprofessionali e mirati a specifiche problematiche (es: infermieristiche e/o riabilitative e assistenziali). Sono presenti anche bisogni correlati alla “fragilità sociale”. Già a questo livello risulta di fondamentale importanza la presa in carico territoriale, a garanzia della continuità assistenziale in tutte le sue componenti. Gli interventi programmabili presentano una forte componente sociale, ed in caso di persone con disabilità, in particolare nell'età pediatrica, risulta determinante anche l'intervento educativo, reso alla famiglia in supporto alle abituali attività assistenziali.
-Livello 2 - Il secondo livello di bisogno prevede una fase caratterizzata da un andamento instabile, nel quale si alternano fasi di peggioramento a fasi di miglioramento con possibilità di ripristino di alcune funzioni, anche se non ottimale, a seguito di terapie farmacologiche e/o interventi riabilitativi intensivi. Possono essere presenti anche situazioni temporanee di non autosufficienza. La compromissione complessiva appare di grado moderato e principalmente a carico di funzioni quali la mobilità, la cura del sé, la nutrizione, il tono dell'umore e in misura variabile la respirazione. Tali compromissioni necessitano di controlli specialistici per il monitoraggio dell'evoluzione clinica e di eventuali interventi correlati alle complicanze delle malattie intercorrenti. La tenuta delle reti familiari è una variabile decisiva nella progettazione dei percorsi successivi alla dimissione dalla fase ospedaliera e nella tenuta a livello domiciliare. La complessità assistenziale è medio-bassa ma soggetta a possibili variazioni. Spesso questo livello si caratterizza per la necessità di interventi mirati, sanitari e tutelari, finalizzati anche all'addestramento del caregiver nella gestione delle problematiche emergenti.
-Livello 3 - Il terzo livello di bisogno si caratterizza per il consolidamento della gravità del quadro di compromissione globale (dipendenza totale) con l'interessamento di più aree. L'aggravamento del deficit a carico della componente motoria condiziona pesantemente lo svolgimento in autonomia delle attività di base e strumentali e richiede la necessità del ricorso ad ausili personalizzati. La compromissione delle principali funzioni sensoriali, unitamente alla deflessione reattiva del tono dell'umore e la presenza di deficit della cognitività, comportano una riduzione della vita di relazione e dei rapporti sociali: nelle fasce di età più giovani tutto questo può comportare una riduzione della capacità lavorativa con interruzione per lunghi periodi dell'attività professionale. Il bisogno sociosanitario è correlato all'instabilità clinica su un quadro cronico evolutivo/progressivo. Molto spesso si rendono necessari ricoveri ospedalieri per la gestione delle complicanze legate all'evolversi della malattia o al riacutizzarsi della malattia cronica. La tenuta delle reti familiari è una variabile decisiva nella progettazione dei percorsi assistenziali e nella scelta del setting assistenziale più appropriato. La complessità assistenziale è medio-alta ma con problematiche prevalenti a carico della componente tutelare/assistenziale, molto spesso con la necessità di una copertura continua nelle 24 ore, per la gran parte svolta dal caregiver.
-Livello 4 - Il quarto livello di bisogno può presentare un quadro di gravissima compromissione funzionale e di totale dipendenza nelle attività quotidiane, ma anche problematiche di tipo sociosanitario che richiedono frequenti e costanti interventi medico-specialistici ed infermieristici. Possono essere ricompresi in questo livello le situazioni legate allo stato di terminalità oncologica e non oncologica ad elevata complessità assistenziale: la comparsa in talune situazioni di grave insufficienza respiratoria che rende inevitabile la dipendenza dal ventilatore, la presenza della nutrizione artificiale, il totale allettamento, la necessità di effettuare manovre, per quanto palliative, di particolare impegno (es: paracentesi, toracentesi, ecc.) rappresentano solo alcune delle condizioni che caratterizzano questo livello assistenziale. L'assistenza si connota per la complessità dell'intervento che richiede competenze specifiche nella gestione delle problematiche sociosanitarie e una tenuta forte delle reti familiari e del caregiver nella progettazione dei percorsi assistenziali e nella scelta del setting assistenziale più appropriato.



 /div>
/div>
